前立腺がんの診断に役立つ血液検査「PSA」(前立腺特異抗原 Prostate Specific Antigen 略してPSA)があります。早期に前立腺がんを発見できる可能性のあるPSAを使った検診に関して賛否両論があります。
本記事の内容
前立腺がん検診を巡る賛否両論、というか激しい議論があります
私が日常的に診察する泌尿器科領域では、なんらかの症状があって来院されるのですから、男性であれば前立腺がんの存在も頭に入れながら診療を進めていく必要があります。
前立腺がんの腫瘍マーカーであるPSAは他の臓器のがんには反応しないために(多くの腫瘍マーカーは臓器特有のものでは無いことが多い)、前立腺に存在する抗原を測定しているため、前立腺特異抗原と呼ばれるのです。
がん治療の王道は「早期発見・早期治療」と考えられていますので、当然前立腺がんを早期発見する方法としてPSAに期待を寄せた時期がありました。
しかし、PSAは本来ならば治療する必要のない前立腺がんまで見つけてしまう点が欠点であり、果たしてがん検診に採用されるべきかについて、激しい議論が世界中で行われていましたし、現在も議論は進行中です。
前立腺がんを早期発見してしまうとどのような不利益があるか?
臨床系の泌尿器科医はPSAは前立腺がんを見つけるために非常に有用な検査方法である、と誰でもが考えているはずです。
しかし、スクリーニング検査として使用し、さらにがん検診や人間ドックのオプションとしてPSAを検査することには疑問点があり、不必要な検査である、と考える医師もいます。
検診と健診は意味が違いますし、泌尿器領域で、なんらかの症状があった場合の検査とも違います。
前立腺がんのスクリーニング検査(基本的には無症状の人に対して、なんらかの疾患を見つけるための検査)としては次の3つがあります。
- 集団検診
- 人間ドック
- 泌尿器科を受診した場合
泌尿器科を受診した人は、無症状ではないですから、基本的スクリーニング検査の定義には当てはまりません。
しかし、スクリーニング検査のもう1つの考え方として、ある病気の疑いがある人、あるいは、ある病気の可能性がある人に行われる早期発見のための検査もスクリーニング検査と呼ばれます。
例えばオッシコが出にくい原因は前立腺肥大によるものか、前立腺がんによるものかをPSAを使って見わける、ふるい分ける、こともスクリーニング検査と考えられます。
PSAを使ったがん検診、米国は反対、欧州は賛成、日本は?
米国で大規模なPSA検診の有用性を検証した研究があります。PLCO(Prostate, Lung, Colorectal,and Ovarian Cancer Screening Trialの略)では、前立腺がん検査としてPSAを使用しても、死亡率の改善が認められなかったために、PSA検診は無用・無効・効果なし、と厳しい結論がくだされました。
しかし、このPLCOの対象となった人の中には実は以前にPSA検査を受けていた人が少なくありませんでした。PSA検査が普及していた米国の背景が影響していて、なんと事前に一般クリニック等でPSAを受けていた人が研究の開始時で40パーセント、研究終了時ではさらに増えて52パーセントもいたのです。
PLCOのデータをもとに検証したPSAによる前立腺がんの検査は死亡率を下げない、との結論は信頼度が無い、との評価になっているのです。
この顛末をご存知ない人が「PSAを使った前立腺がん検診は意味ないよ」と主張して、時々週刊誌がこんな記事を書いちゃうのです。

文春砲「受けてはいけない検診・検査 前立腺がん」編は間違いだよ❗
一方、欧州7ヵ国で行われたERSPC(European RandomizedStudyofScreeningforProstate Cancerの略)では、16万2243人を定期的(4年に一回)にPSAを受けるグループと受けないグループに分けて、13年間追跡調査しました。その結果、PSAを受けたグループの前立腺がんによる死亡者は214人、PSAを受けなかったグループは326人が前立腺がんで死亡していました。
この結果からPSAを定期的に受けていると、前立腺がんによる死亡リスクは約20パーセント減少すると判断されています。
さらにスウェーデンではPSAをERSPCより頻回に行い(2年に一回)受けるグループと受けないグループに分けて14年間追跡したところ、驚くような結果を得ています。PSAによる検査を受けていたグループの前立腺がんによる死亡は受けていないグループより44パーセントも減少していたのです。
さて、日本ではPSAを使った前立腺がん検診はどのように評価されているでしょうか?私がもっとも信頼を寄せている国立がん研究センター がん情報サービス(https://ganjoho.jp/public/pre_scr/screening/about_scr01.html)によれば

ありゃりゃりゃ、 前立腺がん検診が見当たりません。
PSAを使った前立腺がん検診は科学的な方法によってがん死亡率の減少が検証されていないってこと?
意味ないよ的結果に至った経緯は、このようなことらしいです。

この件に関しては、あとで反論しますね。
日常の診察で使われるPSAによる前立腺がん診断は揺るぎません
PSAの有用性を検証するために、ベイス推定(Bayesian inference)というマニアックな確率論を使用した推論を使った日本の研究があります。

静岡県立総合病院の臨床検査部、泌尿器外科、臨床研究センターのチームによるものです。
この研究論文の中でPSA検査によって前立腺がんが疑われる数値であった場合、実際に前立腺がんであると確定診断される的中率を導いています。
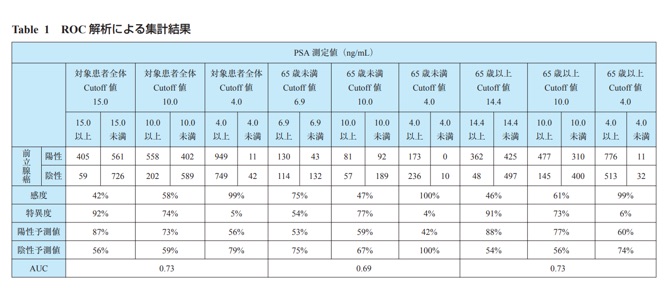
本当は前立腺がんではないのにPSA検査によって前立腺がんと判定されてしまう、偽陽性に関しても解析をしています。
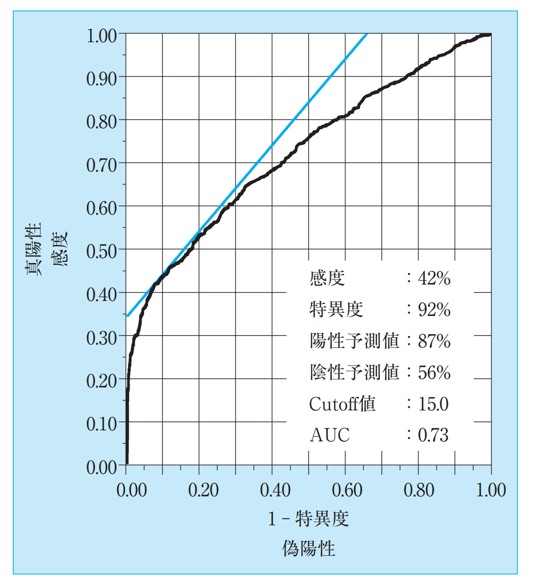
PSA検査は4.0ng/mL以上であると、前立腺がんの疑いが出て、10.0ng/mL以上だとかなり高い確率で前立腺がんが見つかることが知られていました(PSAは4.0ng/mL以下が基準値)。
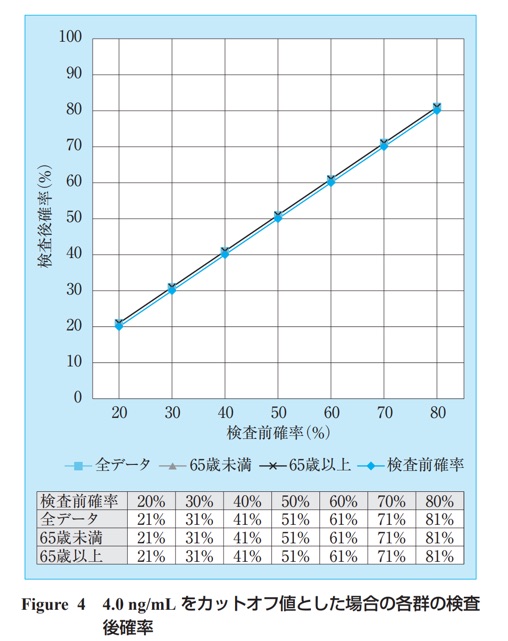
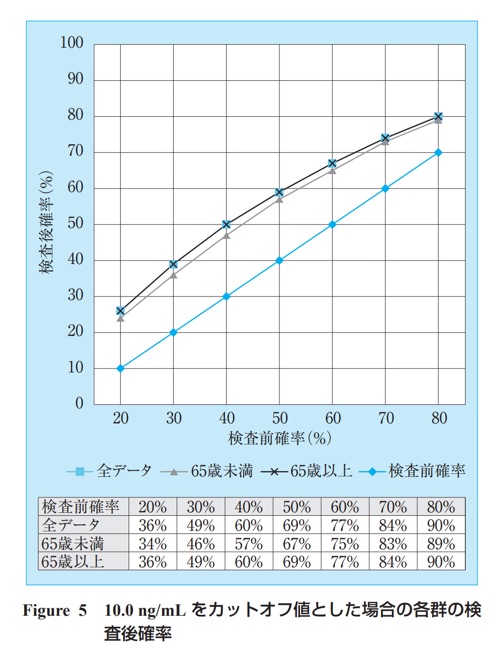
PSAを15以上の場合、85パーセントの人が前立腺がんであると言えるようになります。
がん情報センターの考えに反論をしますね
「科学的根拠に基づくがん検診推進のページ」というウェブサイトがあります(http://canscreen.ncc.go.jp/)。国立研究開発法人国立がん研究センター社会と健康研究センター検診研究部とのめちゃ長い名称の公的機関が管理しています。
そこにはPSA検診に関する研究は「証拠レベルは1-」、これはERSPCとPLCOの結果をもとに判定されています。両者ともにまだ中間発表段階であった時点での判定であり、前述したようにはPLCOは再検証によって欠陥が指摘されていますし、ERSPCはその後のスウェーデンのイエテボリ (Göteborg) 研究によって死亡率の改善結果が出ています。
- PLOCOは欠陥が多いもので、後日、訂正がなされて55-69歳のPSA検診の有効性が確認されています。

個人の選択に委ねる、との微妙な条件はついていますけどね。
- 観察期間等に関して疑義があったERSPCは、イエテボリ研究によってその調査期間の問題はクリアされ、信頼できると考えられています。
PSA検査の不利益は改善されている
がん検診の不利益として過剰診断と精密検査による合併症と過剰治療があります。過剰診断を避けるためには年齢を考慮に入れてPSAのカットオフ値を設定する試みが前述のように多数の施設で検証されていますので、2011年当時とはかなり様相が違っているのです。
- PSAの偽陽性はその後の研究の蓄積によってある程度のカットオフ値が考案されているために、偽陽性例は改善されています。
- PSAで前立腺がんが疑われた場合、確定診断に必要な前立腺生検のリスクは改善されています。
精密検査による合併症もMRIを併用したり、エコー機器の進化によりリスクは軽減していますし、現在では生検時にMRIとエコーを組み合わせた「MRI-TRUS融合画像ガイド下生検」までも先進医療(保険適用にはなっていません)として承認されていますので、合併症はさらに減少すると思われます。
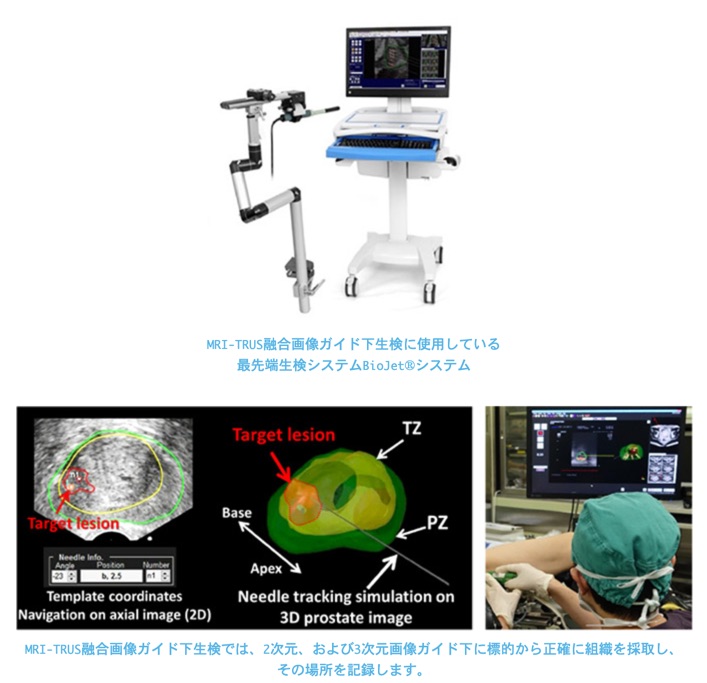
年齢によってカットオフ値を設定すれば、前立腺生検という体にある程度のダメージとリスクを与えると考えられている確定診断の為の検査を、無駄なく確実に行えるようになります。
もちろん私たちはPSAが高いからと言って、すぐに前立腺生検を行うことはありません。エコー検査やMRI検査などを診て総合的に判断して、前立腺生検を行い前立腺がんの確定診断を得ます(えーっと、いくつかの大病院や大学病院では4以上だと間違いなく前立腺生検を勧められるようです。まあ、教育機関でもあり研究機関であるのでその辺りは⋯)。

当院では日帰りで前立腺生検を行っています(これ結構珍しくて、入院できない多忙な人が大病院から当院に紹介されることも稀ではありません)。
前立腺がんの過剰治療問題はほとんど解決済み
前立腺がんは非常にゆっくりと成長するがんであるために、PSA検査によって治療の必要が無い可能性のあるがんまで見つけてしまうことがあります。その場合、以前は手術等をよる過剰治療が実際に起きてしまっていたのは事実です。
過剰治療を大いに反省した泌尿器科医たちは、今では監視療法という選択肢を生み出しました。
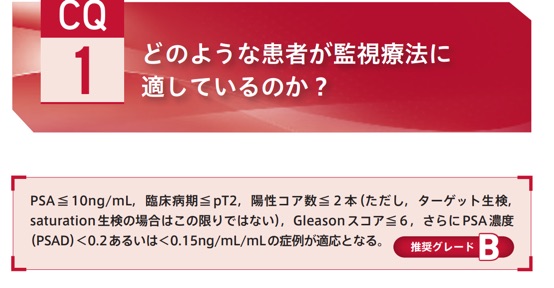
- グリーソンスコア(Gleason score、病理検査で決められる前立腺がん細胞の悪精度)が6以下であり、PSAが10以下の場合は監視療法という、手術や放射線やホルモン剤を使った治療をしない選択肢もあります
推奨グレードがBは「科学的根拠があり、行うように勧められる」を意味します。
一泌尿器科医として、日本泌尿器科学会のPSAによるがん検診に対する見解を代弁します
私の泌尿器科医仲間での立ち位置は集団行動ができない、若い時から生意気、一匹狼です。全く聖人君子でもなけりゃ清廉潔白でもない私でも、慕ってくれる若い泌尿器科医が当院で非常勤としてお手伝いしてくれています。
現在協力してくれている泌尿器科の医師は系統的には東京大学と順天堂大学とがん研究会有明病院系と近隣の機関病院である東京共済病院の医師です。
国立がんセンターは前立腺がん検診の効果を認めていませんが、私を含め協力してくれている医師が入っている日本泌尿器科学会はPSAによる前立腺がん検診に関してこのような見解をウェブサイトで表明しています。
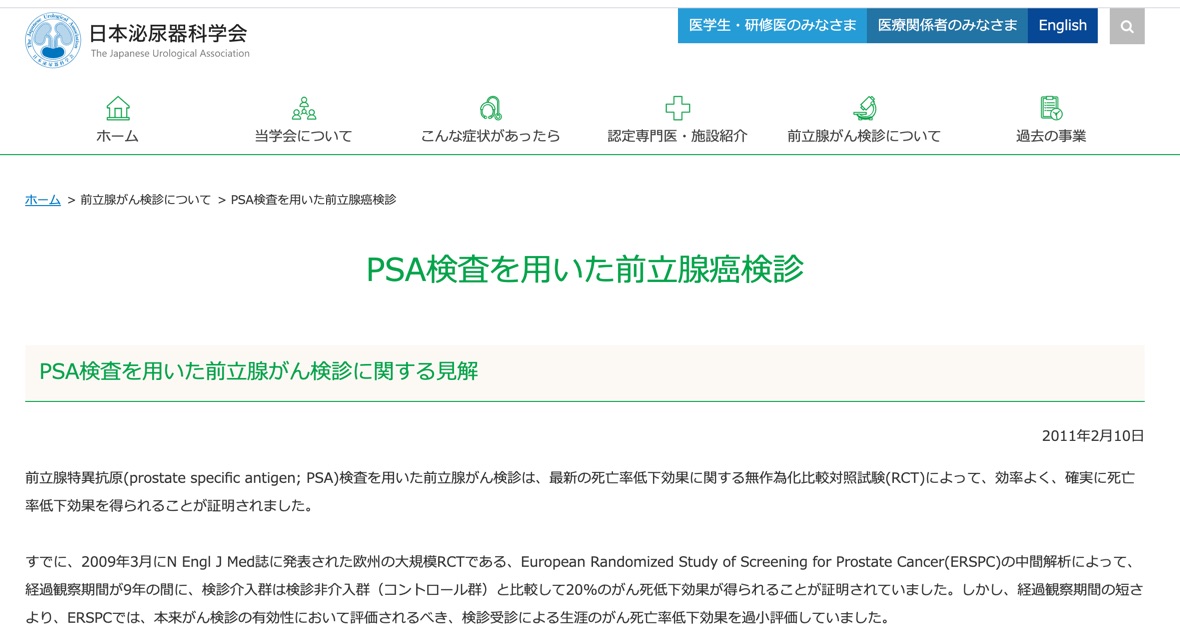
私が米国では前立腺がん検診が有用ではない、と判断された理由としてあげたPLCOが再解析されたことを受け、最終的にPSAを使った前立腺がん検診は44パーセントの死亡率低下との結果が得られたことを一般の方向けにお伝えしています(多分、日本泌尿器科学会のウェブサイトを見るひとはごくごく少数でしょうし、この見解にたどり着く人は稀かも)。
最新かつ信頼性の高い研究の全てにおいて、大きな死亡率低下効果が証明されたPSA検診は、その検診効率も良く、他の既存のがん検診との客観的な比較においても、より強く推奨されるがん検診といえます。
これが泌尿器科医の総意です。

